Accesul echitabil la servicii de sănătate primară continuă să fie o provocare majoră în România: conform celor mai recente date publicate de Casa Națională de Asigurări de Sănătate (CNAS), la 31 decembrie 2025, un număr de 1.055 de localități înregistrau un deficit de medici de familie, fiind necesari încă 1.473 de medici pentru acoperirea nevoilor existente.
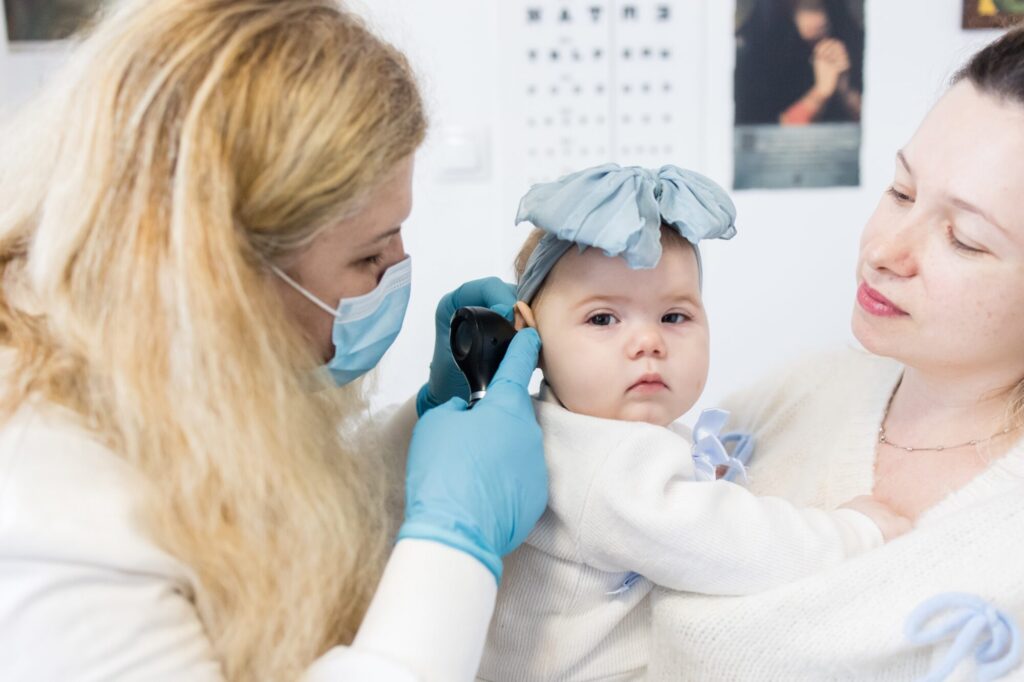
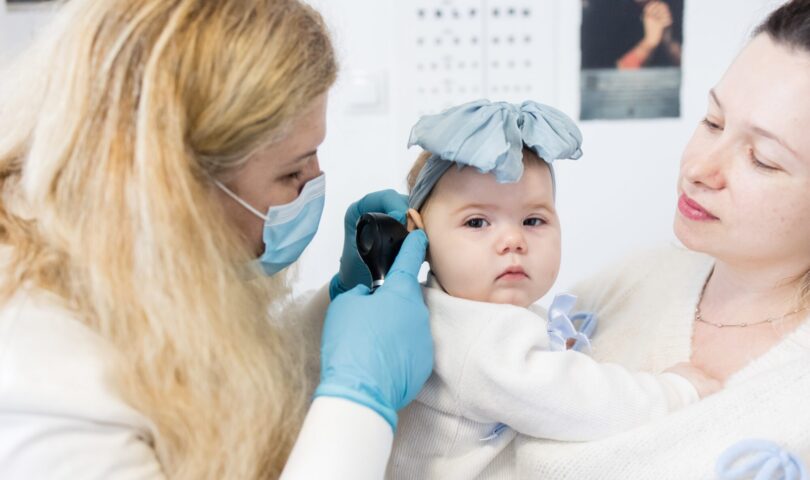
În 2026, un număr de până la 60 de cabinete de medicină de familie din zone dezavantajate vor fi dotate cu aparatură medicală modernă în cadrul ediției a IV-a a celui mai mare program național de susținere a medicinei de familie în mediul rural, „Primul pas spre sănătate”.
Dintre localitățile care înregistrează deficit de medici:
• 335 nu aveau medic de familie propriu, fiind deservite doar prin puncte de lucru ale medicilor din alte localități;
• 175 de localități nu beneficiau deloc de servicii de medicină de familie;
• restul localităților se confruntă cu un număr insuficient de medici raportat la populație.
Comparativ cu finalul anului 2024, situația rămâne practic neschimbată, indicând o stagnare îngrijorătoare a sistemului:
• 1.057 localități cu deficit;
• 1.502 posturi necesare;
• 328 localități fără cabinet propriu, dar cu puncte de lucru;
• 181 localități complet neacoperite.
„Distribuția medicilor de familie evidențiază o inechitate clară între mediul urban și cel rural, ceea ce accentuează nevoia de consolidare a asistenței medicale primare în comunitățile rurale. Există însă exemple de județe care reușesc să atragă medici prin implicarea directă a autorităților locale și printr-un dialog constant cu aceștia. Vedem medici care merg activ în consiliile județene, semnalând nevoile reale din comunități și contribuind la conturarea soluțiilor. Experiența ne arată că sprijinul financiar, de unul singur, nu este suficient, este nevoie de educație, infrastructură și, mai ales, de implicarea reală a autorităților locale. Fără acest sprijin, va fi dificil să atragem tineri medici în mediul rural. Modele din Maramureș, Sibiu, Harghita sau Dolj ar putea fi preluate și adaptate și în alte județe”, a precizat Larisa Mezinu-Bălan, Vicepreşedinte Casa Națională de Asigurări de Sănătate.
„Este nevoie să construim un veritabil masterplan guvernamental pentru a atenua deficitul de personal și pentru a favoriza un medic de familie tânăr să aleagă să își desfășoare profesia în mediul rural. Populația din mediul rural are dreptul la serviciile unui cabinet de medicină de familie, astfel încât domiciliul să nu fie un criteriu de discriminare. Este nevoie de investiții în infrastructură, de gândirea unor strategii care să cuprindă soluții pentru familia medicului, stimulente financiare, dar și deduceri fiscale suplimentare. Sănătatea trebuie să rămână un drept fundamental și pentru cetățenii care locuiesc în mediul rural”, a subliniat Conf. Univ. Dr. Gindrovel Dumitra, Vicepreședinte, Societatea Națională de Medicina Familiei.
În paralel, datele privind utilizarea serviciilor medicale arată o presiune crescută asupra sistemului spitalicesc, cauzată inclusiv de accesul limitat la medicina primară. În anul 2025, din totalul de 3.652.042 de cazuri de pacienți externați după spitalizare continuă :
• doar 1.071.831 (sub o treime) s-au prezentat la spital cu trimitere de la medicul de familie;
• în timp ce 2.086.541 de cazuri au ajuns direct prin serviciile de urgență.
Aceste date evidențiază rolul esențial al medicului de familie în prevenție, diagnostic precoce și orientarea corectă a pacienților în sistemul de sănătate. Lipsa accesului la servicii de medicină primară contribuie la utilizarea excesivă a serviciilor de urgență și la supraîncărcarea spitalelor.
„Accesul la medicul de familie nu ar trebui să fie un privilegiu, ci un drept garantat pentru fiecare persoană, indiferent de locul în care trăiește. Datele arată clar că este nevoie de intervenții urgente și coordonate pentru a reduce aceste inechități. În acest sens, este esențial să consolidăm medicina de familie, să sprijinim medicii care aleg să profeseze în comunitățile rurale și să dezvoltăm politici publice sustenabile care să asigure servicii medicale de bază pentru copii și persoane dezavantajate”, a declarat Gabriela Alexandrescu, Președinte Executiv Salvați Copiii România.
În acest context, este esențială dezvoltarea unor politici publice care să:
• stimuleze distribuția echitabilă a medicilor în mediul rural și în zonele defavorizate;
• susțină infrastructura cabinetelor de medicină de familie;
• încurajeze integrarea serviciilor comunitare și a soluțiilor digitale în sănătate.
Accesul la servicii de sănătate primară reprezintă fundamentul unui sistem de sănătate eficient și echitabil.
„Cu adăugarea acestor 60 de noi cabinete, vom ajunge la un total de 220 de cabinete dotate. Prin programul Primul pas spre sănătate, aducem servicii medicale esențiale pentru mamă și copil mai aproape de comunitățile rurale. Asigurarea accesului la serviciile de sănătate primară contribuie la reducerea decalajelor sociale și susține obiectivul de reducere a ratei mortalității infantile, prin îngrijire de calitate, prevenție și sprijin încă din primele etape ale vieții”, a precizat Amalia Fodor, Director Executiv Fundația OMV Petrom.
Ponderea medicilor de familie din totalul medicilor este mai mică față de majoritatea țărilor UE.
În 2023, medicii de familie reprezentau 18% din totalul medicilor, sub nivelul majorității țărilor UE și sub media UE de 20%. Aceasta reflectă două presiuni: interesul scăzut pentru medicina de familie în rândul absolvenților de medicină și rata ridicată de pensionare în rândul medicilor de familie actuali. Această tendință este probabil să continue, deoarece doi din cinci medici de familie au peste 60 de ani.
Medicii de familie lucrează în mare parte în cabinete individuale private, aflate în contract cu casele județene de asigurări de sănătate. Rolul lor de filtrare a accesului la servicii și de gestionare a bolilor cronice rămâne slab: pentru majoritatea afecțiunilor, pacienții consultă medicii de familie în principal pentru a obține trimiteri către specialiști, deoarece aria clinică de practică a acestora este limitată. Pentru anumite afecțiuni, pacienții pot accesa direct medicii specialiști fără a trece mai întâi pe la medicul de familie.
România continuă astfel să se bazeze în mare măsură pe serviciile de specialitate și pe cele spitalicești. În ciuda reformelor propuse în mod repetat pentru întărirea asistenței primare, sistemul a rămas centrat pe spitale, cu un număr mare de paturi și un nivel ridicat de activitate.
Cheltuielile ridicate pentru îngrijirea spitalicească reflectă progresele limitate în consolidarea asistenței primare și a prevenției.
Îngrijirea spitalicească consumă o proporție mare și în creștere din cheltuielile pentru sănătate din România, ajungând la 41% în 2023, al doilea cel mai ridicat nivel din UE. În schimb, ponderea alocată îngrijirii ambulatorii (20%) a fost a doua cea mai scăzută din UE, reflectând un sistem care se bazează pe servicii spitalicești solicitante din punct de vedere al resurselor. Eforturile de consolidare a asistenței primare au avut progrese limitate, iar o parte semnificativă a resurselor continuă să fie direcționată către spitale.